БЮДЖЕТНОЕ ПРОФЕССИОНАЛЬНОЕ УЧРЕЖДЕНИЕ УДМУРТСКОЙ РЕСПУБЛИКИ «МОЖГИНСКИЙ МЕДИЦИНСКИЙ КОЛЛЕДЖ МИНИСТЕРСТВА ЗДРАВООХРАНЕНИЯ УДМУРТСКОЙ РЕСПУБЛИКИ»
Курсовая работа
по дисциплине
Технология оказания медицинских услуг
ВБИ. Инфекционная безопасность медицинского персонала.
Работу выполнила:
Николаева Ю. В.
студентка 1 курса 3 группы
Специальность:
31.02.01. «Лечебное дело».
Научный руководитель:
Шакирова Р.Г.
2016
Оглавление
ВВЕДЕНИЕ……………………………………………………………...…… 3
Глава 1. Теоретическая часть
1.1.Понятие внутрибольничных инфекций, причины их возникновения и классификация ………………………………………………………………...5
1.2. Принципы инфекционного контроля……………………………………9
1.3. Инфекционная безопасность в медицинских организациях………….10
1.4. Предупреждение артифициальных заражений…………………...……12
1.5. Гигиена рук медработников в системе профилактики ВБИ…………..14
1.6. Соблюдение правил безопасности…………………………………...…16
Глава 2. Практическая часть.
2.1. Анализ анкетирования…………………………………….………….…18
2.2.Анализ гистограммы……………………………………………………19
Заключение………………………...………………………………………..20
Список литературы………………………………………………………...21
Приложения…………………………………………………………………22
Введение.
Инфекционная безопасность пациентов и персонала в лечебно-профилактических учреждениях была всегда предметом пристального внимания органов здравоохранения и госсанэпидслужбы.
Актуальность данного направления определяется прежде всего тем, что в условиях широкой циркуляции вирусов гепатитов В и С и возрастающего уровня распространенности ВИЧ-инфекции медицинские работники и пациенты составляют группу повышенного риска заражения. В последние годы во всех лечебно-профилактических учреждениях страны уделяется повышенное внимание эффективности мероприятий по предупреждению внутрибольничного инфицирования пациентов и персонала. В ЛПУ России регистрируется немногим более 30 тысяч нозокомиальных заболеваний, однако эта цифра значительно больше и по некоторым экспертным оценкам составляет около3 млн. человек.
Проблема: несоблюдение медперсоналом инфекционной безопасности.
Цель исследовать уровни инфекционной безопасности в травматологическом отделении МЦРБ.
Задачи:
- изучить различные источники литературы по данной теме;
- разработать анкету для медсестер и младшего медперсонала, в которой будет выявлен уровень знаний по инфекционной безопасности;
- провести анкетирование среди медсестер и младшего медперсонала травматологического отделения МЦРБ;
- проанализировать результаты анкетирования;
- разработать памятку, которая поможет младшему медперсоналу травматологического отделения МЦРБ повысить знания по инфекционной безопасности;
Объект исследования – медицинский персонал травматологического отделения МЦРБ.
Предмет исследования- ВБИ и инфекционная безопасность медперсонала.
Методы исследования :
- наблюдение
- анкетирование
-сравнение
Гипотеза: при соблюдении правил инфекционной безопасности медицинский персонал сможет избежать ВБИ.
Глава 1. Теоретическая часть
1.1.Понятие внутрибольничных инфекций, причины их возникновения и классификация
Внутрибольничная инфекция(нозокомиальная, больничная, госпитальная) - любое клинически выраженное заболевание микробного происхождения, которое поражает больного в результате его поступления в больницу или обращения за медицинской помощью, а также заболевание сотрудника больницы вследствие его работы в данном учреждении, вне зависимости от появления симптомов заболевания во время пребывания или после выписки из больницы. Несмотря на достижения в здравоохранении проблема внутрибольничных инфекций остается одной из острых в современных условиях, приобретая все большую медицинскую и социальную значимость. По данным ряда исследований, уровень смертности в группе госпитализированных и приобретших внутрибольничные инфекции в 8-10 раз превышает таковой среди госпитализированных без внутрибольничных инфекций. Ущерб, связанный с внутрибольничной заболеваемостью, складывается из удлинения времени пребывания больных в стационаре, роста летальности, а также сугубо материальных потерь. Однако существует еще и социальный ущерб, не подающийся стоимостной оценке (отключением больного от семьи, трудовой деятельности, инвалидизация, летальные исходы и пр.) Этиологическая природа ВБИ определяется широким кругом микроорганизмов (более 300), которые включают в себя как патогенную, так и условно-патогенную флору, граница между которыми часто достаточно размыта. Внутрибольничная инфекция обусловлена активностью тех классов микрофлоры, которая, во-первых, встречается повсеместно и, во-вторых, характерна выраженная тенденция к распространению. Среди причин, объясняющих эту агрессивность - значительная природная и приобретенная устойчивость такой микрофлоры к повреждающим физическим и химическим факторам окружающей среды, непритязательность в процессе роста и размножения, тесное родство с нормальной микрофлорой, высокая контагиозность, способность к формированию устойчивости к антимикробным средствам.
Для каждого лечебного учреждения характерен свой спектр ведущих возбудителей ВБИ, который в течение времени может изменяться. Например, в крупных хирургических центрах ведущими возбудителями постоперационных ВБИ были золотистый и эпидермальный стафилококки, стрептококки, синегнойная палочка, энтеробактерии; ожоговых стационарах – ведущая роль синегнойной палочки и золотистого стафилококка; детских стационарах большое значение имеет занос и распространение детских капельных инфекций – ветряной оспы, краснухи, кори, эпидемического паротита. В отделениях новорожденных, для иммунодефицитных, гематологических больных и ВИЧ-инфицированных пациентов особую опасность представляют вирусы герпеса, цитомегаловирусы, грибы рода кандида и пневмоцисты.
Источниками ВБИ являются больные и бактерионосители из числа больных и персонала ЛПУ, среди которых наибольшую опасность представляет:
- медицинский персонал, относящийся к группе длительных носителей и больных стертыми формами;
- длительно находящиеся в стационаре больные, которые нередко становятся носителями устойчивых внутрибольничных штаммов.
Роль посетителей стационаров, как источников ВБИ - крайне незначительна.
Пути и факторы передачи ВБИ:
-контаминированный инструментарий,
-дыхательная и другая медицинская аппаратура,
- белье, постельные принадлежности, матрацы, кровати,
-поверхности “влажных” объектов (краны, раковины и др.),
-контаминированные растворы антисептиков, антибиотиков, дезинфектантов, аэрозольных и других лекарственных препаратов,
- предметы ухода за больными,
-перевязочный и шовный материал,
-эндопротезы, дренажи, трансплантанты,
-кровь, кровезамещающие и кровезаменяющие жидкости,
- спецодежда, обувь, волосы и руки больных и персонала.
В больничной среде могут формироваться эпидемически опасные резервуары возбудителей, в которых микрофлора переживает длительное время и размножается. Такими резервуарами могут оказаться жидкие или содержащие влагу объекты – инфузионные жидкости, питьевые растворы, дистиллированная вода, кремы для рук, вода в вазах для цветов, увлажнители кондиционеров, душевые установки, трапы и водяные затворы канализации, щетки для мытья рук, некоторые части лечебно-диагностических приборов и аппаратов, и даже дезинфицирующие средства с заниженной концентрацией активного агента.
Распространенность ВБИ
Общепризнанным является факт резко выраженной недорегистрации внутрибольничных инфекций в российском здравоохранении, официально ежегодно в стране выявляется 50-60 тысяч больных ВБИ, а показатели – 1,5-1,9 на тысячу больных. Согласно оценкам, реально в России в год возникает около 2 миллионов случаев внутрибольничных инфекций. В ряде стран, где регистрация ВБИ налажена удовлетворительно, общие показатели заболеваемости ВБИ следующие: США – 50-100 на тысячу, Нидерланды – 59,0, Испания – 98,7; показатели урологических ВБИ у пациентов с мочевым катетером – 17,9 – 108,0 на тысячу катетеризаций; показатели постоперационных ВБИ – от 18,9 до 93,0. Структура и статистика ВБИ В настоящее время, ведущее место в многопрофильных ЛПУ занимают гнойно-септические инфекции (75-80% всех ВБИ).
Причины и факторы высокой заболеваемости ВБИ в лечебных учреждениях.
Общие причины:
-наличие большого числа источников инфекции и условий для ее распространения;
- снижение сопротивляемости организма пациентов при усложняющихся процедурах;
-недостатки в размещении, оснащении и организации работы ЛПУ.
Факторы, имеющие особое значение в настоящее время
1. Селекция полирезистентной микрофлоры, которая обусловлена нерациональным и необоснованным применением антимикробных препаратов в ЛПУ. В результате формируются штаммы микроорганизмов в множественной устойчивостью к антибиотикам, сульфаниламидам, нитрофуранам, дезинфектантам, кожным и лечебным антисептикам, УФ-облучению. Эти же штаммы часто имеют измененные биохимические свойства, заселяют внешнюю среду ЛПУ и начинают распространяться в качестве госпитальных штаммов, в основном вызывающих внутрибольничные инфекции в конкретном лечебном учреждении или лечебном отделении.
2. Формирование бактерионосительства. В патогенетическом смысле носительство – одна из форм инфекционного процесса при которой отсутствуют выраженные клинические признаки. В настоящее время считается, что бактерионосители, особенно среди медицинского персонала, являются основными источниками внутрибольничных инфекций.
3. Рост числа контингентов риска возникновения ВБИ, что во-многом, связано достижениями в области здравоохранения в последние десятилетия. Среди госпитализированных и амбулаторных пациентов в последнее время возрастет доля: пожилых пациентов; детей раннего возраста со сниженной сопротивляемостью организма; недоношенных детей; больных с самыми различными иммунодефицитными состояниями; неблагополучным преморбидным фоном в связи с воздействием неблагоприятных экологических факторов. В качестве наиболее значимых причин развития иммунодефицитных состояний выделяют:
сложные и продолжительные операции, применение иммуносупрессивных лечебных препаратов и манипуляций (цитостатики, кортикостероиды, лучевая и радиотерапия), длительное и массивное применение антибиотиков и антисептиков, заболевания, ведущие к нарушению иммунологического гомеостаза (поражения лимфоидной системы, онкопроцессы, туберкулез, сахарный диабет, коллагенозы, лейкозы, печеночно-почечная недостаточность), пожилой возраст.
4. Активизация искусственных (артифициальных) механизмов передачи ВБИ, что вязано с усложнением медицинской техники, прогрессирующим увеличением числа инвазивных процедур с применением узкоспециализированных приборов и оборудования. При этом, по данным ВОЗ, до 30% всех процедур не являются обоснованными. Наиболее опасные с точки зрения передачи ВБИ следующие манипуляции: диагностические: забор крови, зондирование желудка, двенадцатиперстной кишки, тонкого кишечника, эндоскопии, пункции (люмбальная, стернальная, органов, л/узлов), биопсии органов и тканей, венесекция, мануальные исследования (вагинальные, ректальные) – особенно при наличии на слизистых эрозий и язв; лечебные: трансфузии (крови, сыворотки, плазмы), инъекции (от п/кожных до в/костных), трансплантация тканей и органов, операции, интубация, ингаляционный наркоз, ИВЛ, катетеризация (сосудов, мочевого пузыря), гемодиализ, ингаляции лечебных аэрозолей, бальнеологичексие лечебные процедуры.
5. Неправильные архитектурно-планировочные решения лечебных учреждений, что приводит к перекресту “чистых” и “грязных” потоков, отсутствию функциональной изоляции подразделений, благоприятным условиям для распространения штаммов возбудителей ВБИ.
6. Низкая эффективность медико-технического оснащения лечебных учреждений. Здесь основное значение имеют: недостаточное материально-техническое оснащение оборудованием, инструментарием, перевязочным материалом, лекарственными препаратами; недостаточный набор и площади помещений; нарушения в работе приточно-вытяжной вентиляции; аварийные ситуации (на водопроводе, канализации), перебои в подаче горячей и холодной воды, нарушения в тепло- и энергоснабжении.
7. Дефицит медицинских кадров и неудовлетворительная подготовка персонала ЛПУ по вопросам профилактики ВБИ.
8. Невыполнение персоналом лечебных учреждений правил госпитальной и личной гигиены и нарушения регламентов санитарно-противоэпидемического режима.
1.2. Принципы инфекционного контроля
Организация работы любого ЛПУ направлена на то, чтобы создать безопасную среду, как для пациентов, так и для медицинских работников. Безопасной больничной средой называется комплекс условий, которые в наиболее полной мере обеспечивают пациенту и медицинскому работнику комфорт и безопасность, позволяющие эффективно удовлетворять жизненно важные потребности.
Инфекционный контроль — это система организационных, профилактических и противоэпидемических мероприятий, направленных на предупреждение возникновения и распространения инфекционных заболеваний в стационаре, которая базируется на результатах эпидемиологической диагностики.
Целью инфекционного контроля является снижение заболеваемости, летальности и экономического ущерба от внутрибольничных инфекций (ВБИ). Для достижения этой цели разработаны конкретные комплексы мероприятий для ЛПУ разной специализации.
Обучение персонала – является одним из пунктов инфекционного контроля. Приоритетным направлением данного аспекта является разработка дифференцированных программ для обучения специалистов разного профиля по проблемам инфекционного контроля с учетом специфических особенностей ЛПУ. Следует обязательно проводить обучение персонала в области инфекционного контроля при приеме на работу и в дальнейшем регулярно продолжать его.
1.3. Инфекционная безопасность в медицинских организациях
Охрана здоровья медицинского персонала
В проблеме охраны здоровья медицинского персонала, как в фокусе, сконцентрированы «болевые точки» современного здравоохранения. Медики, спасая миллионы человеческих жизней, стремясь предотвратить внутрибольничные инфекции у пациентов, сами оказываются недостаточно защищенными. По статистике, заболеваемость медицинского персонала целым рядом инфекций намного выше, нежели у других групп населения.
К числу ВБИ, по определению Европейского регионального бюро ВОЗ, относятся не только заболевания, появляющиеся у пациентов в результате оказания медицинской помощи в стационарах и амбулаторно-поликлинических учреждениях, но и инфекции медицинских работников. Возникающие в результате их профессиональной деятельности.
Заражению медицинских работников способствуют:
· своеобразие экологических условий лечебных учреждений: колоссальная концентрация ослабленных лиц на ограниченных территориях (в палатах, отделениях), своеобразный микробный пейзаж в стационарах;
· наличие большого числа источников инфекции (больных и носителей среди пациентов);
· наличие потенциальных источников инфекции среди медицинского персонала (носители, больные);
· усугубление эпидемиологической обстановки среди населения: рост заболеваемости ВИЧ-инфекцией, сифилисом, туберкулёзом, вирусными гепатитами В, С и др.;
· нарастающий вал агрессии инвазивных вмешательств (диагностических и лечебных процедур), во время которых могут инфицироваться не только пациенты, но и медицинский персонал;
· широкое применение антибиотиков, изменяющих биоценоз слизистых оболочек и кожных покровов медицинского персонала, открывает «входные ворота» для грибов и других микроорганизмов;
· ускорение темпов эволюции микроорганизмов – возбудителей ВБИ: появление инвазивных штаммов стрептококков, ванкомицинрезистентных штаммов энтерококков, полирезистентных штаммов ряда других условно-патогенных бактерий. Именно штаммы туберкулезной палочки, обладающие множественной лекарственной устойчивостью, стали причиной роста заболеваемости туберкулезом.
Инфекционные заболевания медицинского персонала, связанные с профессиональной деятельностью, - огромный пласт внутрибольничных инфекций. Заражение медицинского персонала происходит в результате реализации, как естественных механизмов передачи, так и артифициального, искусственного, созданного медициной механизма передачи.
Артифициальный механизм передачи ассоциируется с инвазивными диагностическими и лечебными процедурами. Особенно велик риск заражения через кровь. При контакте с кровью может быть передано более 30 инфекций.
Гепатит В (ГВ) и гепатит С (ГС) – наиболее часто встречающиеся у медицинского персонала профессиональные заболевания. Благодаря склонности к хронизации они могут приводить к циррозу печени и первичной гепатоцеллюлярной карциноме. Согласно данным ВОЗ, в мире от ГВ каждый день умирает 1 медицинский работник.
Особенно высокие показатели заболеваемости ГВ наблюдаются в профессиональных группах, имеющих дело с кровью пациентов.
Что касается ВИЧ-инфекции, то в мире известно более 150 профессиональных заражений медицинского персонала; чаще всего они связаны со случайным уколом рук иглой или другим колющим инструментарием. Вероятность заражения при единичном уколе составляет 0, 2 -0, 3 %. В России случаев профессиональных заражений ВИЧ- инфекцией не наблюдалось.
Из экзотических инфекций, передающихся через кровь, надо особо выделить геморрагические лихорадки Ласа, Марбург, Эбола. В случае заноса этих инфекций надо помнить о высокой эпидемической опасности больных. От больных геморрагической лихорадкой Конго-Крым, природные очаги которой находятся в нашей стране, наблюдались заражения при приеме и осмотре больных гинекологами, отоларингологами, терапевтами до того, как был установлен диагноз.
У медицинского персонала, особенно у лиц молодого возраста. В детских стационарах отмечаются случаи заражения краснухой, ветряной оспой.
Риску профессионального заражения подвергаются медицинские работники, занимающиеся эндоскопическими исследованиями. Риск заражения зависит от стажа и интенсивности работы.
Все более значимой становится проблема микозов. Следует отметить, что среди профессиональных заболеваний медицинских работников, регистрируемых на федеральном уровне, около 70% составляют инфекции, среди которых лидирует туберкулёз и ГВ.
Следовательно: необходимо постоянно совершенствовать профилактику внутрибольничного инфицирования медицинских работников за счет рациональной организации труда, включая и рациональную организацию рабочего места, разработки и внедрения алгоритмов парентеральных вмешательств и применения средств индивидуальной защиты на рабочем месте.
Результаты изучения ответов показали, что производственный травматизм, связанный с риском инфицирования – довольно распространенное явление (особенно там, где высокий процент изношенного медицинского оборудования
Самое главное – Вы должны всегда помнить, что только Вы сможете себя защитить себя и своих пациентов в ЛПУ.
Таким образом, медицинские сестры, постоянно подвергают себя риску профессионального заражения. Но такой риск можно значительно уменьшить, если быть осторожным в профессиональной деятельности.
Среди условий безопасности медицинского персонала важное место в профилактике ВБИ и профессионального инфицирования занимают меры по использованию средств индивидуальной защиты, к которым относятся:
Специфическая профилактика. Это, прежде всего – вакцинация!
1.4. Предупреждение артифициальных заражений.
Необходимо выделить неукоснительное соблюдение медицинским персоналом мер индивидуальной защиты, особенно при проведении инвазивных процедур, сопровождающихся загрязнением рук кровью и другими биологическими жидкостями.
МЕРЫ ИНДИВИДУАЛЬНОЙ ЗАЩИТЫ медицинского персонала при проведении инвазивных процедур:
· Работа в резиновых перчатках, при повышенной опасности заражения – в двух парах перчаток;
· Использование масок, очков, экранов;
· Использование масок при обработке использованной одежды и инструментов;
· Осторожное обращение с острым медицинским инструментарием;
· Сбор упавших на пол игл магнитом;
· Микротравмы на руках закрывать лейкопластырем, напальчником.
Сейчас мало кто помнит, что хирургические перчатки, которые сейчас рассматриваются как привычное средство профилактики, впервые были изготовлены в 1907 году по просьбе американского хирурга Уильяма Холстеда для медицинской сестры, у которой развился дерматит в связи с использованием раствора сулемы для уборки операционной. Хирургические халаты, появившиеся впервые в 1904 году не предназначались для профилактики заражения – их задачей было предохранение одежды от загрязнения. Привычные теперь белые халаты медработников, появились как средство купирования внутрибольничной вспышки кори.
К счастью, оказалось, что использование перчаток, масок и защитной одежды действительно является эффективной мерой предупреждения ВБИ.
При малейшей возможности контакта с биологической жидкостью, слизистыми оболочками или поврежденной кожей пациента, а также при наличии порезов, царапин собственной кожи необходимо использовать перчатки. Еще недавно все перчатки изготавливались из латекса-насыщенного белками материала, который получают из сока каучуковых деревьев, и тонкий слой латекса являлся единственным барьером между работником и инфекцией. Но, кроме неоспоримого преимущества есть существенный недостаток: число людей, которые страдают аллергией на латекс возрастает с каждым годом. Причем дело не ограничивается покраснением кожи и отеком – зарегистрированы случаи анафилактического шока.
Ситуация радикально изменилась с появлением новых синтетических материалов, не вызывающих аллергии – неопрена, нитрила и полиуретана. При исследованиях выяснилось, что новейшие перчатки антиаллергенны и обладают массой преимуществ: они тоньше, более устойчивы к повреждениям, не разрушаются под воздействием химических растворов. Перчатки этого вида выпускаются неопудренные, они «дышат», а значит, не сушат кожу.
Медицинские работники также подвергаются воздействию различных токсических веществ, содержащихся в дезинфицирующих, моющих средствах. Токсические вещества попадают в организм в виде пыли и паров.
Для избегания воздушно-капельного переноса микроорганизмов, а также при наличии вероятности попадания в рот и нос жидких субстанций необходимым условием защиты являются маски.
Высококачественные одноразовые маски намного эффективнее, чем обычные марлевые или бумажные. Современные маски изготовлены из сверх легких материалов для улучшения дыхания и обеспечения свежести. Чаще всего они изготовлены из мягкого сатина, не обработанного красителями, что значительно снижает риск раздражения кожи. Хирургические трехслойные маски имеют специальную пленку, обработанную особым составом для улавливания выдыхаемого воздуха, что существенно снижает запотевание стёкол, очков и микроскопов.
Максимальную защиту от инфицирования обеспечивает противожидкостная маска с прозрачным брызгозащитным экраном и специальной пленкой. При необходимости защиты глаз от брызг крови и жидких выделений организма необходимы защитные барьеры для глаз и лица. Защитный прозрачный экран обеспечивает видимость без искажений, позволяет работать в очках, удобен и легок в пользовании. Идеальная прозрачность и гладкость защитных очков обеспечивает отсутствие преломляющего эффекта, что позволяет работать в течение долгого времени, а также их можно носить с обычными очками.
Специальная одежда, защищающая медицинских работников от возможного попадания крови и других биологических жидкостей – влагонепроницаемые халаты и фартуки. При выполнении любых манипуляций, при которых существует вероятность загрязнения одежды и кожи возникает необходимость применения подобной спецодежды. Недопустимо, чтобы медицинский персонал уносил халаты домой для стирки.
1.5. Гигиена рук медицинских работников в системе профилактики ВБИ
Одним из основных факторов распространения ВБИ в ЛПУ являются руки медицинского персонала. При увеличении числа медицинских манипуляций в ЛПУ возникает много проблем с качественной обработкой рук медицинского персонала и кожных покровов пациента.
Кожный покров – это защитный барьер на пути микробов внутрь нашего организма. Различают микроорганизмы, постоянно живущие на коже, образующие так называемую резидентную микрофлору и контаминирующие (обсеменяющие) кожу, образующие так называемую транзиторную микрофлору.
Резидентные микроорганизмы невозможно полностью удалить с кожи с помощью обычного мытья рук и обработки антисептическими средствами.
Транзиторная микрофлора (кишечная палочка, клебсиелла, псевдомонады, сальмонеллы, золотистый стафилококк, дрожжеподобные грибы, синегнойная палочка, ротавирусы и др.), попав на кожу, сохраняется на руках не более 24 часов и может быть легко удалена с помощью обычного мытья рук или обработки антисептиками.
В последние годы актуальной становится проблема передачи вирусных инфекций через загрязненные кровью руки или перчатки.
Мировая практика показывает, что правильная обработка рук производится лишь в 40% случаев, то есть из 10 случаев, при которых обработка необходима, она осуществляется лишь в 4-х. это связано в первую очередь с отсутствием достаточных знаний и навыков по правильной технике обработке рук, должной мотивации у персонала. Среди других причин возникновения такой ситуации следует отметить: недостаток времени, риск возникновения профессиональных дерматитов, отсутствие достаточных условий и финансовых средств на приобретение препаратов для обработки рук. Поэтому сегодня чрезвычайно важным является воспитание потребности в обработке рук у медицинского персонала при проведении комплекса мероприятий по борьбе с ВБИ.
Кожными антисептиками называются антимикробные средства, посредством которых можно предупредить заселение и размножение возбудителей на коже, не допустить развитие местных и системных инфекций.
По области применения кожные антисептики подразделяются:
1. Для гигиенического мытья рук (социально-бытовая антисептика рук).
2. Для гигиенической антисептики рук (гигиеническая антисептика рук).
3. Для обработки рук хирургов, а также операционных сестер, акушерок и других специалистов, участвующих в операции или приеме родов (хирургическая антисептика рук).
4. Для антисептики операционного, инъекционного полей, локтевых сгибов доноров.
По антимикробным агентам действующего вещества кожные антисептики подразделяются на:
1. Гуанидины.
2. Поверхностно-активные вещества.
3. На основе органических кислот.
4. Кислородосодержащие средства.
5. Галоиды.
6. Спиртосодержащие.
7. Биспиридины.
По количеству действующего вещества кожные антисептики подразделяются на однокомпонентные и многокомпонентные.
Выбор кожного антисептика зависит от:
– антимикробного спектра действия антисептика,
– состава микрофлоры, циркулирующей в подразделениях ЛПУ,
– степени неблагоприятного воздействия на кожу рук медицинского персонала,
– стоимости антисептика.
Одним из факторов, определяющих выбор кожного антисептика, является состав микрофлоры, которая зависит от профиля отделения ЛПУ.
При гигиеническом мытье рук используют твердое кусковое мыло, которое может быть с антибактериальными добавками.
При однократном намыливании рук кусковым мылом удаляется 40% микрофлоры, а при 2-х кратном намыливании – 60-70%. При использовании жидкого антисептического мыла при однократном намыливании умерщвляется до 89% транзиторной микрофлоры.
При использовании твердого мыла для мытья рук в ЛПУ следует помнить о том, что стекающий с него мыльный раствор является питательной средой для размножения микрофлоры и, следовательно, необходимо использовать мыльницы, позволяющие мылу высохнуть между каждым мытьем рук.
Жидкое мыло необходимо использовать с дозирующими устройствами. В настоящее время широкое распространение получили настенные дозаторы многократного применения. При эксплуатации таких дозаторов обязательным условием является опорожнение, мытье, дезинфекция и высушивание емкостей и помповой системы дозатора перед заполнением свежей порцией мыла. Категорически запрещается добавлять жидкое мыло в частично заполненный дозатор.
При проведении осмотра в палатах, когда нет возможности мыть руки мылом после каждого осмотра пациента, целесообразно обрабатывать руки кожными антисептиками в виде спрея или антисептическими салфетками.
Гигиеническая антисептика рук предполагает более высокий уровень обеззараживания кожных покровов по сравнению с гигиеническим мытьем, так как производится до и после манипуляций, сопряженных с более высоким риском контаминации микроорганизмами персонала и пациента.
Для строгого соблюдения техники гигиенической антисептики необходимо использовать настенные дозаторы многократного применения или фасовку средств во флаконы с помповыми дозаторами.
Время обработки рук должно соответствовать рекомендациям, изложенным в инструкциях по применению конкретного кожного антисептика.
Целью применения перчаток является предотвращение обсеменения кожи рук, загрязнения их кровью и биологическими жидкостями пациентов, а также защита пациентов от микроорганизмов при оперативных вмешательствах и других инвазивных манипуляциях.
1.6. СОБЛЮДЕНИЕ ПРАВИЛ БЕЗОПАСНОСТИ
В настоящее время остро стоит проблема инфекционной безопасности медицинского персонала на рабочем месте.
Для того чтобы избежать инфицирования медицинских работников такими распространёнными в наше время инфекциями как: туберкулёз, гепатиты В и С, ВИЧ, прежде всего, применяются современные дезинфицирующие средства. Они имеют высокую антимикробную активность, обладают широким спектром действия, высокоэффективны, безопасны для персонала и пациентов, не оказывающие повреждающего действия на обрабатываемые поверхности и предметы («Дезэфект», «Део-хлор», «Сайдекс» и другие).
В онко-гематологическом отделении, как ни в каком другом отделении больницы, очень часто больным детям вводят препараты крови и кровезаменителей. Каждый сотрудник понимает важность правильной обработки инструментария и его использования.
При заборе крови, проведении внутримышечных и внутривенных инъекций, а также при постановке капельной системы, переливании препаратов крови и кровезаменителей медицинскими сестрами строго соблюдается техника безопасности:
- работа в двухслойных одноразовых латексных перчатках;
- применение защитного экрана с целью предотвращения попадания
биологической жидкости на слизистые глаз, носа и рта;
- одноразовые маски.
На рабочем месте в процедурном кабинете мы имеем аптечку «Анти-СПИД», а также ведём журнал «аварийных ситуаций», куда вписываем случаи повреждения целостности кожных покровов использованной иглой.
Средства защиты и современные дезинфицирующие средства мы используем не только для инфекционной безопасности, но и для исключения сенсибилизации организма медицинских работников к лекарственным препаратам и средствам дезинфекции.
Также в современных условиях существует надёжный барьер на пути контактно-бытового способа передачи инфекционных заболеваний в условиях нашего стационара - это ёмкости- контейнеры полимерные ЕДПО. Эти устройства стали незаменимыми помощниками, облегчающими наш нелёгкий труд и сберегающими наше здоровье.
В нашем учреждении медицинский персонал использует в своей работе средства индивидуальной защиты, что позволяет свести до минимума риск заражения медицинского персонала инфекционными заболеваниями и способствует профилактике внутрибольничных инфекций.
Гигиена рук, являясь весьма простой процедурой, остается первоочередной мерой снижения частоты нозокомиальных инфекций и повышения устойчивости к воздействию микробов; эта простая процедура обеспечивает безопасность во всех медицинских учреждениях – от высокотехнологичных центров до мелких офисов во всех странах.
Правильная и своевременная обработка рук медицинского персонала ЛПУ – одно из ведущих мероприятий в борьбе с ВБИ и гарантия безопасности персонала и пациентов.
Глава 2. Практическая часть.
2.1. Анализ анкетирования.
С целью выявления знаний по инфекционной безопасности было проведено анкетирование в травматологическом отделении. Респондентами являлись младший медперсонал и медицинские сестры. В нем участвовали 9 человек младшего медперсонала и 16 медицинских сестер. Им была предложена анкета (приложение №1), а ответы респондентов представлены в этой таблице:
|
Вопросы |
Младший медперсонал |
Медицинские сестры |
||
|
«Да» |
«Нет» |
«Да» |
«Нет» |
|
|
1) Знаете ли вы что такое ВБИ? |
1 (11%) |
8 (89%) |
16 (100%) |
|
|
2) Может ли являться медперсонал источником ВБИ? |
1 (11%) |
8(89%) |
16 (100%) |
|
|
3) Может ли происходить инфицирование пациентов вертикальным путем? |
9 (100%) |
14 (87,5%) |
2 (12,5%) |
|
|
4) Мытье рук – это основной метод обеспечения безопасности медперсонала? |
4 (44%) |
5(56%) |
16(100%) |
|
|
5) Соблюдаете ли вы санитарно-гигиенический режим отделения? |
1(11%) |
8(89%) |
16(100%) |
|
2.2. Гистограммы, сравнивающие знания по инфекционной безопасности:
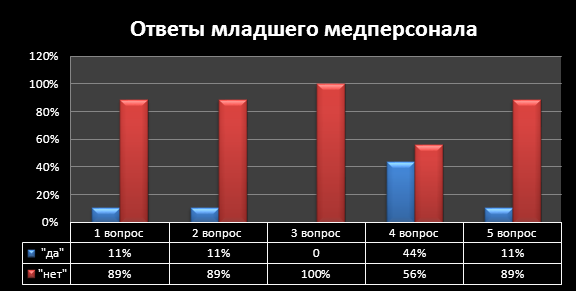
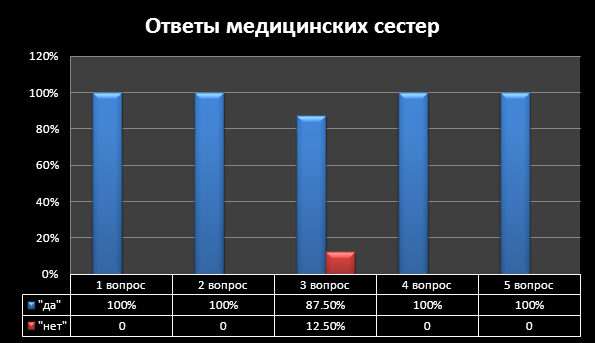
Вывод: На основании полученных данных был выявлен уровень знаний по инфекционной безопасности у медицинских сестёр и младшего медперсонала. Уровень знаний младшего медперсонала низкий, поэтому была разработана памятка (приложение №2), которая поможет медсестрам и младшему медперсоналу травматологического отделения МЦРБ в профилактике инфекционных заболеваний.
Заключение.
Ухаживая за больным человеком, медицинскому работнику необходимо соблюдать санитарно-противоэпидемический режим и помнить о том, что при его несоблюдении можно заразиться от больного инфекционным заболеванием или заразить его.
Медицинская сестра и младший медперсонал должны максимально устранить влияние факторов риска на пациента и создать в ЛПУ условия, которые обеспечат пациенту безопасность в течение всего времени, пока он там находится.
По проведенному в травматологическом отделении МЦРБ анкетированию видно, что младший медперсонал не обладает необходимыми знаниями по ВБИ и инфекционному контролю, а медицинские сестры обладают знаниями и стараются соблюдать их в своей медицинской практике.
Список литературы
1. И.Х. Аббясов; С.И.Двойников. Основы сестринского дела.
2. Хелпикс.Орг - Интернет помощник
http://helpiks.org/5-37189.html
3. Википедия. Свободная энциклопедия https://ru.wikipedia.org/wiki/Внутрибольничные_инфекции
4. Медицинская информационная сеть
http://www.medicinform.net/immun/immun_spec11.htm
5. Медицина. Сестринское дело.
http://sestrinskij-process24.ru/infektsionnyj-kontrol-i-infektsionna/
Приложения.
Приложение №1
|
Анкета
|
Приложение №2
|
Памятка Медицинские работники должны относиться ко всем пациентам как к возможным носителям ВИЧ, а к крови и другим жидким средам организма как к потенциально зараженным, надевать перчатки при всех непосредственных контактах с ними. · Необходимо использовать халат и перчатки (перчатки следует заменять или обрабатывать после каждого пациента). · Медицинские работники с травмами (ранами) на руках, экссудативным поражением кожи, мокнущими дерматитами отстраняются на время заболевания от медицинского обслуживания больных, контакта с предметами ухода за ними. · Во время процедур, при которых может быть допущено разбрызгивание крови, необходимо надевать халат и фартук, нос и рот следует защищать маской, глаза – очками. · Загрязненные кровью предметы и одноразовый медицинский инструментарий (иглы, шприцы) необходимо помещать в непромокаемые контейнеры, обеззараживать, а затем подвергать утилизации. · После использования режущие, колющие и другие инструменты многоразового использования следует поместить в жесткие влагонепроницаемые, маркированные контейнеры для дезинфекции. · Для предупреждения уколов иглами не следует вновь надевать колпачки на использованные иглы, снимать иглы с разовых шприцев, так как при этом увеличивается риск травматизации. · Все рабочие места должны быть обеспечены инструктивно-методическими документами, дезинфицирующим раствором и аптечкой для проведения экстренных профилактических мероприятий в случае аварийных ситуаций. · При попадании инфицированного материала на пол, стены, мебель или оборудование, загрязненное место обеззараживают дезинфицирующим раствором, используемым в учреждении. · При попадании небольшого количества инфицированного материала – обеззараживание проводится путем двукратного протирания поверхности ветошью, смоченной в дезрастворе. |
|
|
|
· При обильном загрязнении избыток влаги удаляется с поверхности сухой ветошью, а затем поверхность двукратно протирается ветошью, смоченной в дезрастворе. · Загрязненную биологической жидкостью ветошь помещают с дезраствором для последующей утилизации. · При незначительных загрязнениях биологической жидкостью одежда снимается, помещается в пластиковый пакет и направляется в прачечную без предварительной обработки, дезинфекции. · При значительном загрязнении одежда замачивается в одном из дезинфектантов, используемых в учреждении (кроме 6% перекиси водорода и нейтрального гидрохлорида кальция, которые разрушают ткани). · Личная одежда, загрязненная биологической жидкостью, подвергается стирке в горячей воде (70*С) с моющим средством. · Кожа рук и других участков тела под местом загрязненной одежды протирается 70% спиртом. После этого промывается с мылом и повторно протирается спиртом. · Загрязненная обувь двукратно протирается ветошью, смоченной в растворе одного из дезинфицирующих средств, используемых в учреждении. |
|














 (zip - application/zip)
(zip - application/zip)