СОДЕРЖАНИЕ
|
ВВЕДЕНИЕ………………………………………………………………. |
3 |
|
ГЛАВА 1. ОСТРЫЕ БРОНХИТЫ У ДЕТЕЙ………………………... |
4 |
|
1.1. Формы острых бронхитов и их этиология ………………… |
6 |
|
1.2. Патогенез острых бронхитов……………..………………… |
7 |
|
1.3. Клиника острых бронхитов и их диагностика……………... |
9 |
|
ГЛАВА 2. ЛЕЧЕНИЕ ДЕТЕЙ ПРИ ОСТРЫХ БРОНХИТАХ.......... |
14 |
|
2.1. Анализ заболеваемости острым бронхитом по данным педиатрического отделения БУ «Канашский межтерриториальный медицинский центр» МЗ СР ЧР…………………………………………. |
14 |
|
2.2. Методы лечения острого бронхита ........................................ |
16 |
|
2.3. ЛФК при бронхите.................................................................... |
20 |
|
ЗАКЛЮЧЕНИЕ…………………………………………………………. |
24 |
|
СПИСОК ИСПОЛЬЗУЕМОЙ ЛИТЕРАТУРЫ……………………... |
26 |
|
ПРИЛОЖЕНИЯ................................................................................ |
27 |
ВВЕДЕНИЕ
Термин «бронхит» объединяет все формы поражения бронхов при отсутствии в них очаговых или инфильтративных изменений. При наличии патологии в легких бронхит рассматривают как компонент бронхолегочного заболевания. Воспаление слизистой оболочки бронха сопровождается гиперсекрецией слизи, нарушением функции цилиарного эпителия, различной степени спастическим состоянием гладких мышц бронхов.
Острый бронхит - это воспалительное поражение бронхов любого калибра различной этиологии (инфекционной, аллергической, токсической), развившееся за короткий промежуток времени. Выделяют острый бронхит, острый обструктивный бронхит, острый бронхиолит, рецидивирующий бронхит.
Актуальность курсовой работы заключается в том, что в нашей стране высокая степень распространённости острыхᅟ бронхитовᅟ уᅟ детей. Необходимо совершенствовать методы выявления заболевания, а также находить новые формы лечения.
Цель курсовой работы - изучить особенности лечения детей при острых бронхитах.
Задачи:
1. Рассмотреть типы острых бронхитов и механизмы их развития.
2. Описать патогенез.
3. Исследовать клинику острых бронхитов.
4. Провести анализ заболеваемости.
5. Изучить методику лечения острых бронхитов у детей.
Данная курсовая работа состоит из введения, двух глав, заключения. Мною использована современная литература, список которой приведен в конце работы. В конце работы приложены два изображения.
ГЛАВА 1. ОСТРЫЕ БРОНХИТЫ У ДЕТЕЙ
1.1. Формы острых бронхитов и их этиология
Острый бронхит - это воспалительное поражение бронхов любого калибра различной этиологии (инфекционной, аллергической, токсической), развившееся за короткий промежуток времени.
В 2009 году была рассмотрена и рекомендована для применения во всех учреждениях детского здравоохранения новая классификация клинических форм бронхолегочных заболеваний. Она основана на современных представлениях о механизмах возникновения заболевания и наиболее адаптирована к зарубежным классификациям острых бронхитов.
Острые бронхиты разделены на четыре клинические формы:
1) острый бронхит (простой);
2) обструктивный бронхит;
3) острый бронхиолит;
4) рецидивирующий бронхит.
Острый бронхит (простой) у детей - острое воспалительное заболевание бронхов, протекающее без признаков бронхиальной обструкции.
Чаще всего этиологический фактор острого бронхита - различные вирусы, реже бактерии. Ирритационные бронхиты возникают при воздействии токсических и химических веществ, физических факторов. Возможны аллергические острые бронхиты. Бронхит нередко сопровождает дифтерию, брюшной тиф, коклюш, корь. Этиология бронхитов и их клинические особенности нередко зависят от возраста детей.
Таким образом, этиологическими факторами острого простого бронхита являются вирусы, такие как РС-вирусы, вирусы гриппа, цитомегаловирус и др. Кроме этого при переохлаждении или воздействии физико-химических факторов возможен процесс перемещения из носоглотки аутофлоры.
Зачастую вирусы повреждают эпителий дихательных путей, снижают барьерные свойства бронхов, создавая тем самым определенные условия для развития бактериального воспалительного процесса. В данном случае мы говорим о интраламинарном, а не инвазивном размножении условно-патогенной бактериальной аутофлоры.
Обструктивный бронхит - острый бронхит, протекающий с синдромом бронхиальной обструкции. Обычно развивается у детей на 2-3-м году жизни.
В этиологии обструктивного бронхита у детей первостепенную роль играют респираторно-синцитиальный вирус, энтеровирусы, вирусы гриппа, адено- и риновирусы. Подтверждением ведущего значения вирусных возбудителей служит тот факт, что в большинстве наблюдений манифестации обструктивного бронхита у ребенка предшествует ОРВИ.
При повторных эпизодах обструктивного бронхита у детей в смыве с бронхов часто выявляется ДНК персистирующих инфекций - хламидий, микоплазм,герпесвирусов, цитомегаловируса. Часто бронхит с обструктивным синдромом у детей провоцируется плесневым грибком, который интенсивно размножается на стенах помещений с повышенной влажностью. Оценить этиологическое значение бактериальной флоры затруднительно, поскольку многие ее представители выступают условно-патогенными компонентами нормальной микрофлоры дыхательных путей.
Немаловажную роль в развитии обструктивного бронхита у детей играет аллергический фактор – повышенная индивидуальная чувствительность к пищевым продуктам, лекарственным препаратам, домашней пыли, шерсти животных, пыльце растений. Именно поэтому обструктивному бронхиту у детей часто сопутствуют аллергический конъюнктивит, аллергический ринит, атопический дерматит.
Рецидивам эпизодов обструктивного бронхита у детей способствует глистная инвазия, наличие очагов хронической инфекции (синуситов, тонзиллита,кариеса и др.), активное или пассивное курение, вдыхание дыма, проживание в экологически неблагоприятных регионах и др.
Острый бронхиолит - острое воспаление мелких бронхов и бронхиол, протекающее с дыхательной недостаточностью и обилием мелкопузырчатых хрипов. Заболевание развивается преимущественно у детей на первом году жизни. Наиболее часто бронхиолит вызывают респираторно-синцитиальный вирус, вирусы парагриппа, несколько реже - аденовирусы, ещё реже - микоплазмы и хламидии.
Этиология острого бронхиолита: возбудителем является вирус, особенно респираторно-синцитиальный, реже - вирус парагриппа, аденовирус, вирус гриппа и микоплазма пневмонии. Учитывается также этиологическая роль бактерий. Существует мнение о том, что бронхиолит является результатом аллергической реакции, аналогичной реакции при бронхиальной астме (встреча респираторно-синцитиального вируса с циркулирующими иммуноглобулинами). Исключить значение аллергии нельзя, так как более чем у 50 % детей, перенесших бронхиолит, в дальнейшем наблюдаются явления бронхоспазма и у многих развивается бронхиальная астма.
Рецидивирующий бронхит представляет собой бронхит, повторяющийся 3 или более раз в год, протекающий без клинических признаков бронхоспазма, имеющий склонность к затяжному течению рецидива (2 недели и более), характеризующийся отсутствием необратимых, склеротического характера изменений в бронхолегочной системе.
В этиологии рецидивирующего обструктивного бронхита играет роль персистирование респираторных вирусов - PC, аденовирусов; в последние годы возросло значение в развитии рецидивирующих обструктивных бронхитов микоплазменной и хламидийной инфекций.
1.2. Патогенез острых бронхитов
Патогенез — механизм зарождения и развития болезни и отдельных её проявлений.
Рассматривается на различных уровнях — от молекулярных нарушений до организма в целом. Изучая патогенез, медики выявляют, как, каким образом развивается болезнь.
Патогенез острого простого бронхита: инфекция приводит к изменению физико-химических свойств слизи, изменяет ее текучесть, затрудняет работу ресничек цилиарных клеток, а также нарушает мукоцилиарный клиренс, который является важнейшим механизмом санации дыхательных путей.
Очищающую функцию бронхов усиливает кашель, при котором избыток слизи удаляется под давлением 300 мм рт. ст. со скоростью потока воздуха 5—6 л/с.
Рассмотрим схему патогенеза острого обструктивного бронхита у
детей. 
Рис. 1.Схема патогенеза острого обструктивного бронхита у детей
: МРСА — медленно реагирующая субстанция анафилаксии; ПГ — простагландины
Патогенез острого бронхиолита: заболевание характеризуется развитием недостаточности дыхания в связи с обструкцией в мелких бронхах и бронхиолах. Наступает сужение их просвета в результате утолщения стенки, отека и инфильтрации слизистой оболочки. Кроме того, в просвете мелких бронхов и бронхиол содержится большое количество патологического секрета. В развитии обструкции имеет значение и бронхоспазм, хотя не является доминирующим.

Рис. 2. Схема патогенеза острого бронхиолита у детей
Таким образом, патогенез бронхиальной обструкции при обструктивном бронхите и бронхиолите сложен и обусловлен, с одной стороны, воздействием самих респираторных вирусов, с другой - анатомо-физиологическими особенностями детей, их склонностью к аллергическим реакциям. Влияние респираторных вирусов на бронхолегочную систему ребёнка многообразно: они повреждают дыхательный эпителий, повышают проницаемость слизистой оболочки, способствуют развитию отёка и воспалительной инфильтрации клеточными элементами, нарушают мукоцилиарный клиренс. Спазм бронхов может быть вызван выбросом биологически активных веществ. У значительной части детей эпизоды бронхиальной обструкции рецидивируют, у части в последующем развивается бронхиальная астма.
Патогенез во время рецидивирующего бронхита у детей: рецидивы бронхита связывают также и с аллергической наследственностью, генетически обусловленной недостаточностью иммунного ответа на инфекцию или дисгаммаглобулинемией или групповым дефицитом противовирусных антител и различными системными заболеваниями.
Из экзогенных факторов придают значение лиматическим особенностям (высокая влажность, низкое атмосферное давление, температура воздуха + 7 -7°С), загрязнению воздушной среды, пассивному курению, неблагоприятным социально-бытовым условиям.
Рецидивирующий бронхит значительно чаще развивается у детей дошкольного возраста после повторных вирусных инфекций или острых пневмоний, кори и коклюша, первичного туберкулеза. В патогенезе рецидивирующего бронхита важнейшая роль, по-видимому, принадлежит состоянию иммунокомпетентной системы, однако многие вопросы еще остаются нерешенными. В ряде исследований установлен адекватный ответ гуморального и клеточного иммунитета на инфекцию в период обострения этого бронхита. Другие авторы, напротив, подчеркивают своеобразие иммунологической реактивности ребенка: снижение неспецифических факторов защиты легких, нарушение гуморального или местного (секреторного) иммунитета.
1.3. Клиника острых бронхитов и их диагностика
Симптомы острого бронхита: при остром бронхите, как правило, повышается температура тела. Длительность лихорадки варьирует и зависит от вида возбудителя. Так, при респираторно-синцитиальной и парагриппозной инфекциях длительность лихорадки составляет 2-3 дня, а при микоплазменной и аденовирусной - 10 дней и более. Основной симптом бронхита - кашель, сухой и навязчивый в начале заболевания, в дальнейшем - влажный и продуктивный. При аускультации выявляют распространённые диффузные грубые сухие и влажные средне- и крупнопузырчатые хрипы.
Лабораторные и инструментальные исследования показывают, что в периферической крови изменений может и не быть. При вирусной инфекции выявляют лейкопению, лимфоцитоз. Может быть небольшое увеличение СОЭ, а при присоединении бактериальной инфекции - нейтрофилёз, небольшой сдвиг лейкоцитарной формулы влево. Рентгенографию органов грудной клетки проводят для исключения пневмонии; при бронхите обычно обнаруживают умеренное диффузное усиление лёгочного рисунка.
Симптомы острого обструктивного бронхита следующие: признаки бронхиальной обструкции нередко развиваются уже в первый день ОРВИ (раньше, чем при бронхиолите), реже - на 2-3-й день болезни. У ребёнка наблюдают шумное свистящее дыхание с удлинённым выдохом, слышное на расстоянии (дистанционные хрипы). Дети могут быть беспокойными, часто меняют положение тела. Однако общее их состояние, несмотря на выраженность обструктивных явлений, остаётся удовлетворительным. Температура тела субфебрильная или нормальная. Выражены тахипноэ, смешанная или экспираторная одышка; в дыхании может участвовать вспомогательная мускулатура; грудная клетка вздута, втягиваются её уступчивые места. Перкуторный звук коробочный. При аускультации выявляют большое количество рассеянных влажных средне- и крупнопузырчатых, а также сухих свистящих хрипов.
Проводятся лабораторные и инструментальные исследования. На рентгенограмме органов грудной клетки выражены признаки вздутия лёгких: повышение прозрачности лёгочной ткани, горизонтально расположенные рёбра, низкое расположение купола диафрагмы. При исследовании газового состава крови обнаруживают умеренную гипоксемию. В анализе периферической крови возможны небольшое увеличение СОЭ, лейкопения, лимфоцитоз, при аллергическом фоне - эозинофилия.
Диагностика: Чаще всего острый бронхит у детей необходимо дифференцировать с острой пневмонией. Для бронхита характерен диффузный характер физикальных данных при удовлетворительном общем состоянии детей. Лихорадка более длительная, в периферической крови выражены воспалительные изменения: нейтрофильный лейкоцитоз, увеличение СОЭ. Рентгенологически определяются локальные инфильтративные изменения лёгочной ткани.
При повторных эпизодах бронхиальной обструкции необходимо проводить дифференциальную диагностику с бронхиальной астмой.
Симптомы острого бронхиолита: обычно лихорадка продолжается 2-3 дня (при аденовирусной инфекции - до 8-10 дней). Состояние детей довольно тяжёлое, выражены признаки дыхательной недостаточности: цианоз носогубноготреугольника, одышка экспираторная или смешанная, тахипноэ. Часто наблюдают вздутие грудной клетки, участие вспомогательной мускулатуры вдыхания, втяжение уступчивых мест грудной клетки. При перкуссии выявляют коробочный перкуторный звук, при аускультации - рассеянные влажные мелкопузырчатые хрипы на вдохе и выдохе. Значительно реже выслушивают средне- и крупнопузырчатые влажные хрипы, количество которых изменяется после откашливания.
Осложнения осторого бронхиолита у детей могут развиться при прогрессировании дыхательных расстройств. Увеличение РаС02, развитие гиперкапнии, свидетельствующие об ухудшении состояния, могут привести к апноэ и асфиксии; очень редко возникают пневмоторакс и медиастинальная эмфизема.
Лабораторные и инструментальные исследования: При рентгенографии органов грудной клетки определяют признаки вздутия лёгких, в том числе повышение прозрачности лёгочной ткани. Возможны ателектазы, усиление прикорневого лёгочного рисунка, расширение корней лёгких. При исследовании газового состава крови выявляют гипоксемию, снижение Ра02и РаС02 (последнее из-за гипервентиляции). Спирографическое обследование в раннем возрасте провести обычно не удаётся. Показатели периферической крови могут быть не изменены или выявляют невыраженные увеличение СОЭ, лейкопению и лимфоцитоз.
Симптомы рецидивирующего бронхита у детей: обострения рецидивирующего бронхита имеют доказанную связь с климатическими факторами. Чаще сезонность обострений приходится на осенне-зимний период, реже весну. Обычно обострения возникают после контакта с больными ОРВИ или после обострений хронических форм носоглоточных поражений, при переохлаждении, физическом перенапряжении и утомлении ребенка.
Обострения рецидивирующего бронхита, как правило, протекают легче, чем первичный острый бронхит, и продолжаются обычно 2-3 нед. Внезапно повышается температура, появляются головная боль, заложенность носа, изредка бывают гнойный насморк или боль в горле. Через 3-6 дней начинается кашель. Характер кашля бывает различным. В первые дни он сухой, болезненный, затем становится влажным, мокрота слизистая или слизисто-гнойная. Если рецидив бронхита сопровождается аденоидитом или синуитом, то кашель чаще возникает после сна.
Над легкими перкуторно определяется ясный легочный звук, иногда с тимпаническим оттенком. Аускультативные признаки разнообразны и непостоянны и в основном зависят от гиперсекреции слизи в бронхиальном дереве. Дыхание становится жестким, появляются рассеянные сухие и крупнопузырчатые влажные хрипы непостоянной локализации. Если бронхит протекает с преимущественным поражением крупных бронхов, то хрипы могут отсутствовать вообще, а жесткое дыхание определяется лишь в прикорневых зонах.
Оценить количество мокроты у детей дошкольного возраста трудно. У школьников суточное количество мокроты обычно не превышает 15 мл.
Наблюдаются и вялотекущие обострения с нормальной или субфебрильной температурой, со скудной мокротой только у половины больных. Обострение при этом может продолжаться от 3 нед до 3 мес.
В фазу клинической ремиссии дети считают себя здоровыми, температура тела стойко нормальная. У большинства детей кашель отсутствует или наблюдается лишь по утрам. Аускультативно иногда определяется лишь жесткое дыхание в прикорневых зонах.
Период обострения у половины больных характеризуется умеренной гипохромной анемией, лейкопенией или лейкоцитозом (не выше 15 тыс.), увеличенной СОЭ. По биохимическим тестам подтверждается умеренная активность воспалительного процесса. Однако и в период клинической ремиссии у ряда больных имеются лабораторные показатели умеренной активности воспаления.
Диагностика рецидивирующего
бронхита у детей:показатели
периферической крови при обострении рецидивирующего бронхита мало отличаются от
нормальных. Изредка выявляют ускорение СОЭ и повышение общего числа лейкоцитов.
При рентгенологическом исследовании обнаруживают усиление легочного рисунка и
расширение корней легких. У некоторых детей может быть повышенная прозрачность
легочной ткани.
Функциональные пробы могут выявить
незначительное нарушение бронхиальной проходимости.
Школьники, страдающие рецидивирующим бронхитом, болеют острой пневмонией гораздо чаще, чем здоровые дети.
ГЛАВА 2. ЛЕЧЕНИЕ ДЕТЕЙ ПРИ ОСТРЫХ БРОНХИТАХ
2.1. Анализ заболеваемости острым бронхитом по данным педиатрического отделения БУ «Канашский межтерриториальный медицинский центр» МЗ СР ЧР
Стационарная помощь - одно из важнейших звеньев в системе медицинской помощи детям.
В городе Канаш такую помощь оказывают в педиатрическом отделении бюджетного учреждения Чувашской республики «Канашский межтерриториальный медицинский центр» Министерства здравоохранения и социального развития Чувашской Республики.
Педиатрическое отделение развернуто на 50 коек, из них 20 коек дневного пребывания и 30 коек круглосуточного пребывания.
Основной целью деятельности педиатрического отделения является оказание специализированной медицинской помощи, максимально удовлетворяющей запросы наших пациентов в необходимые сроки и в полном соответствии с законодательными нормами и медицинскими стандартами.
|
Состав пациентов в стационаре
|
|||||||||||||||||||||||||||||||||||||||||||||||||
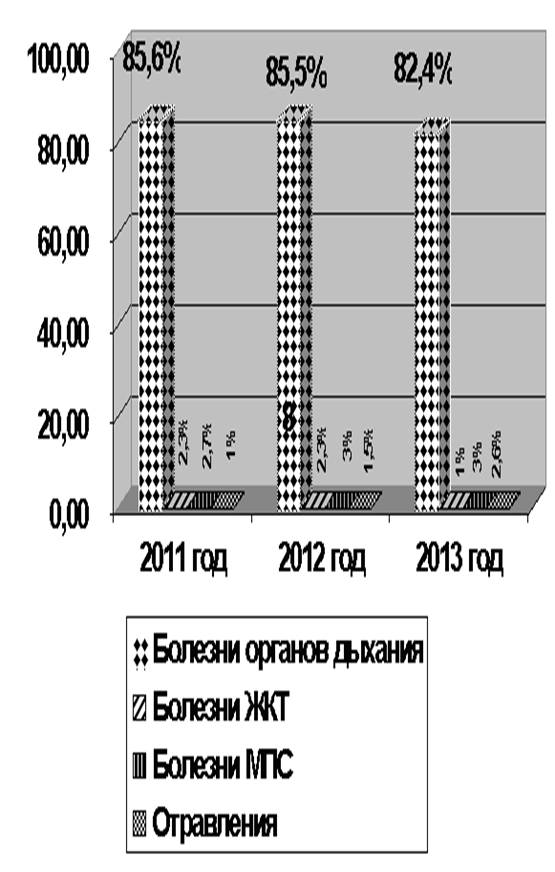
В отделении получают лечение дети с болезнямиорганов дыхания, пищеварения, системы кровообращения, мочевыделительной системы, нервной системы, костно-мышечной и соединительнотканной системы.
В структуре заболеваемости детей ведущее место занимают болезни органов дыхания.
2.2. Методы лечения острого бронхита
Острый бронхит у детей лечение требует в нескольких аспектах. Обычно практикуется амбулаторный тип терапии в домашних условиях. Постельный режим назначают в лихорадочный период, пока держится высокая температура тела. Назначается диета с обильным питьем (количество жидкости в течение суток в 1,5-2 раза превышает возрастную норму). Специфическая терапия начинается с назначения противовирусных препаратов (анаферон, арбидол, амизон, алгирем, Гропринозин т.д.). Антибиотикотерапия в случае острого бронхита у детей рекомендуется детям первых 6 месяцев жизни, в большей степени с отягощенным фоном (родовая травма, недоношенность, гипотрофия и др.) или подозрением на наличие бактериальной инфекции (лихорадка с температурой тела свыше 39°С, вялость, отказ от еды и питья, другие признаки интоксикации, наличие одышки, асимметрии хрипов, «зажигательные» изменения в периферической крови) и воспалительным процессом, связанным с атипичными возбудителями.
Согласно клинических рекомендаций по диагностике и лечению острых респираторных заболеваний (ОРЗ); лечению пневмонии у детей, разработанных и рекомендованных Союзом педиатров России и Ассоциацией медицинских обществ по качеству под редакцией главного редактора академика РАМН и РАН А.А. Баранова при лечении вирусного бронхита антибиотики не требуются, большая роль отводится отхаркивающим препаратам.
При обструктивном бронхите проводят следующее лечение: антибиотики не показаны, кислород увлажненный, массаж дренажный со 2-3 дня, гидратация, ингаляции 3 раза в день:
Первый эпизод – туалет дыхательных путей, гидратация, кислород.
Через небулайзер:
- сальбутамол;
- беродуал +/- амброксол.
Оценку эффекта ингаляций проводят через 30-60 мин. (уменьшение частоты дыхания на 10-15 в 1 мин., снижение интенсивности свистящих хрипов), при отсутствии эффекта – повторная ингаляция.
Повторный эпизод – ингаляции β-агонистов.
Согласно Н.В.Ежовой, Е.М.Русаковой, Г.И.Кащеевой при бронхите в крови обнаруживают лейкопению или лейкоцитоз, сдвиг лейкоцитарной формулы влево, лимфопению. С целью выявления возбудителей проводят вирусологическое, серологическое, бактериологического исследования.
Лечение. Направлено на возбудителя заболевания и нормализацию функции трахеобронхиального дерева.
Больной должен находиться в хорошо проветриваемом помещении с высокой влажностью воздуха. При вирусной этиологии заболевания в первые два-три дня назначается лейкоцитарный интерферон, гамма-глобулин, ДПК-аза. В случае вирусно-бактериальной инфекции показано назначение антибиотиков. У детей старшего возраста при нетяжелом течении бронхита можно ограничиться применением сульфаниламидных препаратов. Для разжижения и облегчения эвакуации мокроты применяют обильное теплое питье (“Боржоми» или питьевая сода с молоком), отхаркивающие микстуры, мукалтин, нашатырно-анисовые капли, «Пертуссин», “Бромгексин», грудные сборы трав (мать-и-мачеха, листья подорожника).
Подавлять кашель с помощью лекарственных средств не следует, так как он является защитной реакцией и при обильном количестве мокроты отсутствие кашля может привести к обструкции бронхов. При наличии вязкой трудноотделяемой мокроты показаны паровые щелочные ингаляции и аэрозоли. Для снятия бропхоспазма и улучшения легочного кровотока применяют бронхолитики через небулайзер (беродуал, атровент, беротек). С целью востановления кровообращения в бронхах рекомендуется физиотерапия: индуктотермия, УФО, микроволновая терапия, электрофорез с калия йодидом, кальцием, магнием, эуфиллином на область грудной клетки. Целесообразно проведение лечебной физкультуры, постурального дренажа и вибрационного массажа.
Основное лечение больных обструктивным бронхитом и бронхиолитом заключается в восстановлении проходимости дыхательных путей. Для решения этой проблемы вначале удаляют мокроту из носоглотки, затем последовательно проводят ингаляции, перкуссионный массаж, постуральный дренаж и оксигенотерапию. Больным с тяжелым течением заболевания осуществляется вспомогательная вентиляция легких с постоянным положительным давлением в дыхательных путях. На фоне инфузионной терапии показаны эуфилин и глюкокортикоиды. При сердечной недостаточности оказывается неотложная помощь.
В лечении больных рецидивирующим бронхитом вне обострения большое внимание уделяется лечебной и дыхательной гимнастике, санации очагов хронической инфекции, десенсибилизирующей терапии.
По методу лечения В.П. Молочного, М.Ф.Рзянкиной, Н.Г. Жилы антибактериальное лечение начинают с приема препаратов в таблетках, суспензиях и сиропах. Можно использовать «защищенные» пенициллины (амоксиклав, аугментин), цефалоспорины (цефалексин, дурацеф), макролиды (макропин, рулид, ровамицин и под.). Последние целесообразно назначать при атипичной этиологии бронхита. Уменьшению воспалительных изменений в слизистой оболочке бронхов может способствовать противовоспалительный препарат фенспирид (эреспал), действующий как непосредственно на воспалительный процесс в дыхательных путях, так и на процессы, сопровождающие инфекционное и аллергическое воспаление.
Обычной составной частью лечения бронхита у детей является назначению группы муколитиков с отхаркивающим эффектом, обуславливающих усиление секреции, деполяризацию молекул муцина, увеличение секреции мокроты, с его стимулирующим действием на движение ресничек (лазолван, амброксол, амбробене, бромгексин), или отхаркивающих препаратов, имеющих преимущественно секретомоторное действие, усиливая активность мерцательного эпителия, способствуют продвижению мокроты.
Для того чтобы острый бронхит у детей имел адекватное лечение можно сочетать препараты разных групп, использовать микстуры, добиваясь разжижения мокроты частым приемом (6-8 раз) муколитических и отхаркивающих препаратов.
Из физиотерапевтических процедур при лечении острого бронхита у детей применяют ингаляции с отхаркивающими средствами (амброксол, 1,5% раствор гидрокарбоната натрия, настои, отвары отхаркивающих трав: листья подорожника, мать-и-мачехи, трехцветной фиалки, корня девясила и др.).
Ингаляции при бронхите у детей лучше проводить с помощью специального прибора – небулайзера. Он позволяет лекарственным препаратам проникать в максимально возможном количестве глубоко до альвеол. Поэтому такой метод очень эффективен при лечении обструктивного бронхита.
Правила проведения ингаляций:
· При бронхите вдох нужно делать через рот, тогда как при насморке и заболевании придаточных пазух – через нос.
· Ингаляции должны проводиться через час-полтора после еды.
· В течение часа после ингаляции нежелательно пить, кушать и разговаривать.
Можно назначать микроволновую терапию, УФО на грудную клетку, электрофорез с ионами йода, кальция,магния. Как отвлекающую терапию назначают горчичные обертывания грудной клетки, баночный массаж старшим детям. При наличии продуктивного кашля показано вибрационный массаж с дренажем. Следует обратить внимание, что назначать антигистаминные препараты следует только детям с проявлениямиаллергии, так как это может привести к сгущению мокроты.
Таким образом, в основе лечения лежит устранение симптомов, борьба с возбудителем, поддержание и восстановление защитных сил организма, профилактика и другие принципы. Для больных деток в комнате должен быть определенный температурный режим. В питании малыша не должно быть острых продуктов, маринадов, температурный показатель должен быть средним, продукты должны быть богатые витаминами и минеральными компонентами, обильное питье.
Кроме того, назначаются противовирусные препараты и препараты
интерферона. Если у малыша выражены симптомы интоксикации, температура держится более трех дней у детей до года - это прямые показания к
назначению антибиотиков. Во всех остальных случаях бронхит антибиотиками
не лечат! Есть еще случаи, в которых необходимо назначать антибиотики, это
присоединение бактериальной инфекции (по анализу крови или клинике), признаки
иммунодефицита, гнойные осложнения, и другие.
Так же назначают средства, которые
способны восстанавливать работу бронхов и способны выводить мокроту. Необходима
и противовоспалительная терапия, препараты снижают отечность, подавляют
гиперсекрецию слизи. Если у малыша есть симптомы аллергии, назначают
противоаллергические препараты.
Рекомендуется санаторно-курортное лечение, закаливание.
Помимо всего прочего назначают вибрационный массаж и лечебную физкультуру.
2.3. ЛФК при бронхите
Задачиᅟ ЛФК:
·ᅟуменьшитьᅟ воспалениеᅟ вᅟ бронхах;
·ᅟвосстановитьᅟ дренажнуюᅟ функциюᅟ бронхов;
·ᅟусилить крово- и лимфообращение в системе бронхов, способствовать профилактике перехода в хронический бронхит;
·ᅟповыситьᅟ сопротивляемостьᅟ организма.
Противопоказания для назначенияᅟ ЛФК:
·ᅟдыхательная недостаточность III степени, абсцесс легкого до прорыва в бронх, кровохарканье или угроза его, астматический статус, полный ателектаз легкого, скопление большого количества жидкости в плевральной полости.
Методикаᅟ лечебнойᅟ гимнастики:
При остром бронхите лечебную гимнастику назначают после стихания острого процесса, когда спадет температура и общее состояние ребенка несколько улучшится. Начинают со статических дыхательных упражнений, позже переходят к динамическим. На первых порах основное внимание уделяется выдоху и отхождению мокроты, позже переходят к общеукрепляющим упражнениям.
При хроническом процессе ребенку необходимо укрепить дыхательную мускулатуру, также нужны дренажные упражнения для лучшего откашливания мокроты.
Обычно гимнастику при бронхите у детей назначает лечащий врач, который даст основные рекомендации, определит типы упражнений. Если есть возможность заниматься в специальной группе лечебной физкультуры для детей, это будет лучшим вариантом. Домашнее самостоятельное выполнение упражнений тоже будет эффективным. Главное заинтересовать ребенка в занятиях, убедить его в их необходимости. Маленькие детишки могут отказываться от гимнастики, тогда нужно выполнять упражнения вместе с ними и делать это в форме игры.
Например:
· Лежа на спине руки опустить вдоль туловища. Медленно на вдохе поднимать руки, опустить их за головой, потянуться. Вернуться на выдохе в исходное положение. Выполнить 4-5 повторений.
· Также лежа на спине, только руки «вразброс»: одна вдоль туловища, другая лежит за головой. В быстром темпе менять положение рук. Во время выполнения этого упражнения дыхание может быть произвольным. Продолжительность — 10-15 секунд, можно с передышками сделать 3-4 подхода.
· Исходное положение такое же, руки вдоль туловища. Поднять ноги и выполнять ими движения «велосипед» в течение 1 минуты.
· Лежа на животе руки упереть перед собой. На вдохе поднять корпус на руках, прогнуться в пояснице, на выдохе вернуться в исходное положение. Выполняется 4-6 раз.
В зарядку при бронхите для детей хорошо включить упражнение «тачка». Кто-то держит ребенка за ноги, а он ходит на руках. Дети любого возраста делают это упражнение с удовольствием. Оно способствует дренажу бронхов и улучшает отхождение мокроты.
С ребенком можно выполнять специальные дыхательные упражнения, но обычно детям это делать скучно. Поэтому лучше предложить ему поиграть. Это может быть просто надувание шариков разного цвета, пускание мыльных пузырей. Несложно организовать соревнования парусников в большом тазу, где «ветром» будет ребенок. Однако долго дети с бронхитом не смогут заниматься даже такими интересными делами, 5-10 минут вполне достаточно.
За это время в легкие поступит дополнительное количество кислорода, укрепится мускулатура бронхов.
Можно предложить ребенку такое простое упражнение, как ритмичная ходьба по комнате или на месте, сопровождающаяся хлопками в ладоши поочередно перед собой, за спиной, над головой. Дышать нужно носом. Чтобы было веселее, взрослые при этом могут петь песенки или читать бодрые стихи.
Выполняется он простыми похлопывающими движениями ладошкой по грудной клетке спереди и сзади. Ребенок укладывается на ровную поверхность, похлопывания начинают снизу, постепенно передвигаясь вверх. Дренажный массаж при бронхите ребенку поможет легче и полнее удалить мокроту во время откашливания. Бронхи активизируются во время занятий, а массаж становится логическим завершением.
ЗАКЛЮЧЕНИЕ
Таким образом, острый бронхит представляет собой воспалительное поражение бронхов любого калибра различной этиологии (инфекционной, аллергической, токсической), развившееся за короткий промежуток времени.
Выделяют четыре клинические формы: острый бронхит, обструктивный бронхит, острый бронхиолит, рецидивирующий бронхит.
Каждой из них присуща своя этиология, влияющая на патогенез заболевания, тяжесть которого определена множеством факторов.
В этой работе мы постарались подробно рассмотреть все четыре формы острого бронхита. Особое внимание уделили клинике и диагностике заболевания.
Кроме этого, в курсовой работе большое значение придали современным методам лечения острого бронхита у детей основываясь на мнение различных авторов.
В основе лечения лежит устранение симптомов, борьба с возбудителем, поддержание и восстановление защитных сил организма, профилактика и другие принципы.
Рекомендуется санаторно-курортное лечение, закаливание, профилактика простудных заболеваний и их своевременное лечение
Помимо всего прочего назначают вибрационный массаж и лечебную физкультуру.
Задачиᅟ ЛФК:
·ᅟуменьшитьᅟ воспалениеᅟ вᅟ бронхах;
·ᅟвосстановитьᅟ дренажнуюᅟ функциюᅟ бронхов;
·ᅟусилитьᅟ крово-ᅟ иᅟ лимфообращениеᅟ вᅟ системе бронхов, способствоватьᅟ профилактикеᅟ переходаᅟ вᅟ хроническийᅟ бронхит;
·ᅟповыситьᅟ сопротивляемостьᅟ организма.
Профилактическими считаются меры, препятствующие переходу острых заболеваний легких в затяжные, рецидивирующие и хронические. Улучшение экологической ситуации, профилактика курения способны снизить заболеваемость первичным хроническим бронхитом, а своевременная диагностика и удаление инородных тел бронхов, профилактика их аспирации, а также раннее распознавание и лечение ателектазов различного происхождения способны предотвратить развитие хронической пневмонии. Важной является своевременная вакцинация против гриппа и пневмококка, позволяющая снизить частоту обострений заболеваний.
СПИСОК ИСПОЛЬЗУЕМОЙ ЛИТЕРАТУРЫ
1.Бронхиты у детей. Пособие для врачей под ред. Таточенко В.К., М.,2011- 87с.
2.Педиатрия: Учебник. И. Ежова, Е. Ежова Наталья, Русакова Е.М., Кащеева Г.И., М., Изд. В Школа, 2012 г. -642с.
3.Руководство по амбулаторно-поликлинической педиатрии под ред. Баранова А.А., ГЭОТАР-Медиа 2009г.-592с.
4. «Справочник» Педиатрия: неотложные состояния у детей. Молочный В.П., Рзянкина М.Ф., Жила Н.Г., Изд. 5-е, испр. — Ростов н/Д : Феникс, 2013. — 414 с.
5.Соколова Н. Г., Тульчинская В. Д. Педиатрия с детскими инфекциями / Н. Г. Соколова, В. Д. Тульчинская – Изд. 7 – е, Ростов н/Д: Феникс, 2010.
6.Классификация клинических форм бронхолегочных заболеваний у детей. //Рос. вестн. перинатол. и педиатрии.1996.№2.- 52с.
7.Спичак Т.В. Дифференциальная диагностика постинфекционного бронхиолита уᅟ детей. Вопросы современнойᅟ педиатрии, 2009- 74с.
8.Практическая пульмонология детского возраста. Под ред. Таточенко В.К., М.,2012- 243с.
9.Клинических рекомендаций по диагностике и лечению острых респираторных заболеваний (ОРЗ); лечению пневмонии у детей, разработанных и рекомендованных Союзом педиатров России и Ассоциацией медицинских обществ по качеству под редакцией главного редактора академика РАМН и РАН А.А. Баранова
Приложение 1
Рис.1. Строение дыхательной системы человека
Приложение 2
Рис.2. Отличительные черты здоровых и воспаленных бронхов человека















 (zip - application/zip)
(zip - application/zip)